Жанат Спатаев: Посмертное донорство может спасти немало жизней
Опубликовано:

О развитии трансплантации органов в Казахстане, а также о проблемах, с которыми сталкиваются отечественные специалисты в данной медицинской сфере, читайте в материале NUR.KZ.
Заведующий Центром гепатопанкреатобилиарной хирургии, онкогепатологии и трансплантации органов ННОЦ, магистр менеджмента и управления, главный внештатный трансплантолог УОЗ города Астана, гепатопанкреатобилиарный хирург, онколог, трансплантолог, врач высшей квалификационной категории Жанат Спатаев дал интервью нашему корреспонденту.
- Сколько казахстанцев сегодня нуждаются в пересадке органов и в каких больше всего?
- Наибольшему количеству людей сегодня требуется трансплантация почек – их больше 3,5 тысяч, включая детей. На втором месте – ожидающие печень: 173 взрослых и 10 детей. 149 человек нуждаются в пересадке сердца, 16 – легкого, и еще 6 – и в сердце, и в легком.
Трансплантация печени показана в ситуации, когда человеку осталось жить не более шести месяцев. В прошлом году в очереди на печень было 350 человек, как мы видим, половина из них не дождалась своего органа.
У нас в центре мы проводим трансплантацию печени, почек и костного мозга.

- Вы занимаетесь трансплантацией печени. Как часто вы проводите пересадку этого органа?
- За последние 10 лет казахстанские трансплантологи провели 434 операции по трансплантации печени, из них cвыше 60 – на базе ННОЦ. Как показывают результаты проведенных операций, выживаемость реципиентов достаточно высокая и сопоставима с данными развитых стран.
На сегодняшний день в основном проводятся родственные пересадки. Трансплантации от посмертного донора выполняются значительно реже. Так, к примеру, в прошлом году мы провели всего две такие операции, в этом году – еще ни одной.
- Ровно 10 лет назад на базе ННОЦ провели первую в стране ортотопическую трансплантацию печени от посмертного донора, в которой вы участвовали. Расскажите, в чем ее уникальность?
- Эта сложнейшая операция положила начало развитию трансплантологии в Казахстане. Казахстанские врачи – хирурги, трансплантологи впервые провели эту сложнейшую процедуру самостоятельно без помощи зарубежных специалистов, хотя изначально планировалось участие коллег из Беларуси. Однако из-за непредвиденных обстоятельств они не смогли приехать, а ждать было нельзя.
Пациентка – жительница Акмолинской области, которая долгое время работала маляром на тяжелом производстве, отчего у нее развился токсический гепатит. Донором стал мужчина, умерший вследствие инсульта. Согласие на забор органов для пересадки дала его супруга. Операция прошла успешно – мы тогда радовались, будто выиграли Лигу чемпионов! С тех пор прошло 10 лет, за это время у пациентки родилось трое внуков, она ведет полноценную жизнь.

- Однако ситуацию с посмертным донорством этот случай не сильно изменил?
- Да, трупная трансплантация в Казахстане находится в плачевном состоянии. Хотя родственная развита на должном уровне по сравнению с другими странами СНГ. Был год, когда по показателям родственной трансплантации мы даже лидировали, обойдя Россию и Беларусь. Все зависит от наличия донора и его совместимости с реципиентом.
Что касается трупной трансплантации, то в год в Казахстане регистрируется 700 потенциальных доноров – это пациенты с инсультом и черепно-мозговыми травмами, у которых диагностирована гибель мозга. Если из этого числа исключить категории пожилых людей, людей с зависимостями, и такими заболеваниями, как гепатит B и С, то остаются 200 доноров. Это дает нам возможность провести 200 пересадок, это 200 сердец, 200 печеней, 400 почек! При таком раскладе нам не понадобится необходимость в родственной трансплантации, и мы сможем закрыть лист ожидания за год-полтора. Проблема в том, что казахстанцы не дают свое согласие на посмертное донорство по различным причинам, нам важно достучаться до них. Все зависит от осознанности людей, важно знать, что это может спасти кому-то жизнь.
Недавно мы ездили в Израиль и говорили с координаторами. Представьте, Израиль – куда более религиозная страна, чем Казахстан, но у них нет родственной трансплантации, только трупная. К этому они шли 10 лет! Всего за 10 лет они смогли донести до населения важность посмертного донорства, надеюсь, что и у нас получится.
- Как можно дать согласие на посмертное донорство?
- Это абсолютно несложная процедура, которая занимает несколько минут. Услуга, позволяющая оформить согласие или отказ на изъятие органов, доступна на сайте Электронного правительства. То есть человеку даже не нужно выходить из дома и тратить много времени.

- Недавно в мажилисе страны предложили решить проблему путем легализации продажи органов. Что вы об этом думаете?
- Предложение нарушает не только Кодекс «О здоровье народа и системе здравоохранения», но и международные нормы. Разумеется, это несет в себе риски коммерциализации, развитие незаконного рынка органов.
- В Казахстане все виды трансплантаций проводятся бесплатно, но ведь не во всех странах так?
- Операции по пересадке органов проводятся в рамках гарантированного объема медицинской помощи, то есть за счет бюджетных средств. Кроме того, в послеоперационный период все пациенты обеспечиваются необходимой иммуносупрессивной терапией и получают бесплатную реабилитацию.
В Грузии и Азербайджане, например, пациент оплачивает половину стоимости операции. Когда мы встречаемся с коллегами из этих стран, они очень удивляются тому, что наше государство берет все расходы на себя. Кроме того, из бюджета выделяются средства и на проведение трансплантации для наших граждан в той же Беларуси, когда они находятся в критической ситуации и не могут дождаться донора в другой стране. Отмечу, что это очень дорогостоящие операции – стоимость одной пересадки достигает 130 тысяч долларов.
- В прошлом году в Казахстане больше 90% пересадок были от живых доноров, то есть от родственников. Как выстроен этот механизм и какова вероятность того, что орган приживется?
- Донором может быть только родственник. Иногда рассматриваются и случаи, когда орган жертвует дальний родственник, но решение о его донорстве принимает этическая комиссия, которая организована во всех управлениях здравоохранения областей и городов. Для нас безопасность донора превыше всего, его благополучие всегда ставится в приоритет. То есть человек приходит к нам здоровым, и таким же здоровым он должен отсюда уйти – в этом суть родственной трансплантации.
Поскольку печень человека обладает способностью к регенерации, реабилитация донора занимает 6-12 недель после операции, за это время орган почти полностью восстанавливается до первоначальных размеров. Человек может продолжать жить полной жизнью.
Многие думают, что после трансплантации донор становится инвалидом, но это не так, родственное донорство безопасно.

- Сколько живут после пересадки печени?
- Трансплантация печени обычно дает хорошие результаты. Пересадка печени может позволить реципиенту жить нормальной жизнью более 20-30 лет после операции. Но на это влияет ряд факторов. К примеру, трансплантацию не делают психически больным людям. Очевидно, что такой человек не сможет вовремя принимать необходимые лекарства и соблюдать все необходимые правила, то есть не будет ценить и беречь орган, а значит, тот попросту испортится, и все наши старания будут напрасными.
- Сильно ли меняется качество жизни после пересадки?
- Если трансплантация прошла успешно, без осложнений, то человек сможет жить нормальной, обычной жизнью – водить машину, заниматься спортом, учиться и работать, если деятельность не предполагает физический труд. Единственное, после пересадки пациенты вынуждены всю жизнь принимать препараты, препятствующие отторжению органа.
- Как обстоит дело с кадрами в сфере трансплантологии?
- У нас нет проблем с дефицитом кадров, но меня беспокоит низкая зарплата трансплантационных координаторов. Это люди, от которых напрямую зависит успех программы донорства и трансплантации органов, так как они обеспечивают связь между всеми участниками процесса трансплантации. Координаторы помогают наладить здоровые отношения с медицинским, немедицинским сообществом и семьями умерших доноров, рассказывают пациентам, как лучше всего подготовиться к трансплантации органов и как позаботиться о себе после трансплантации.
Это очень важное звено во всей цепочке, поэтому нужно создать условия для мотивации координаторов.
- Какие современные методики и технологии в сфере трансплантологии внедряет ННОЦ?
- Могу привести в пример АВО-несовместимую трансплантацию печени, которую мы стали проводить первыми в стране. Это пересадка органа от донора к реципиенту с разными группами крови. Сейчас мы активно развиваем это направление. Медицина на месте не стоит, технологии развиваются, операции становятся все более доступными.
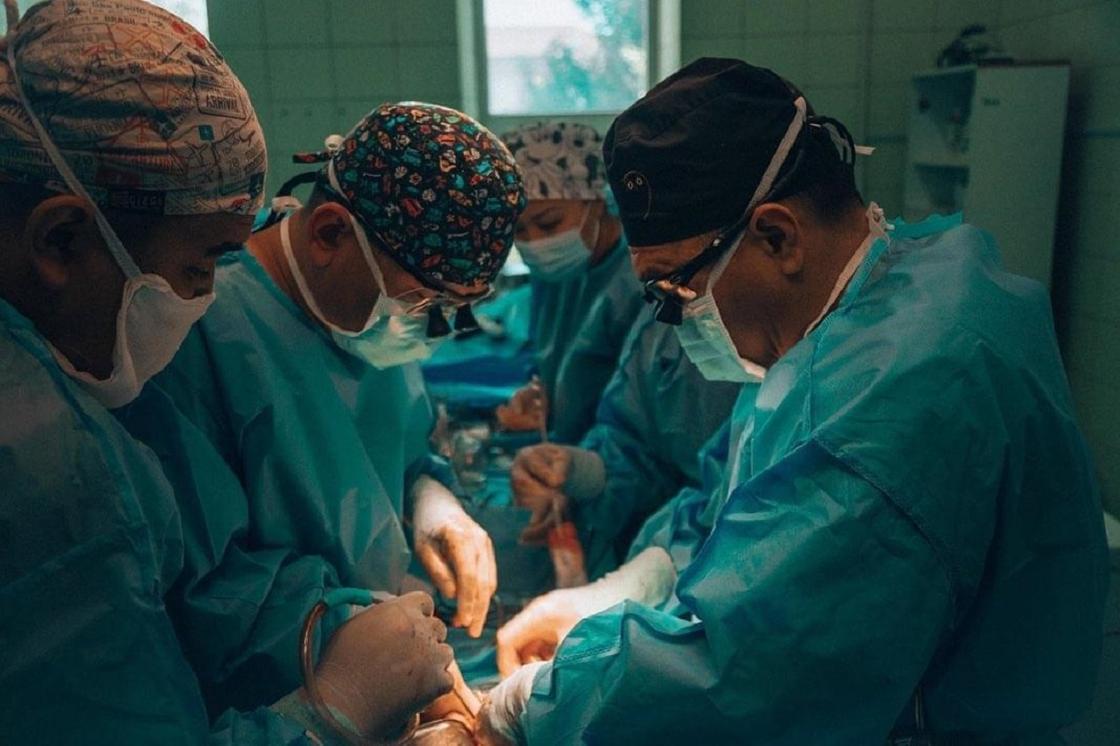
- Какие уникальные операции вам еще удалось провести?
- Буквально месяц назад мы провели трансплантацию пациентке с альвеококкозом. Это паразитарное заболевание печени, которое вызывается определенными разновидностями глистов. Человек заражается при употреблении в пищу покрытых яйцами паразита овощей и фруктов, при употреблении воды из загрязненных водоемов, а также при обработке шкур лис и песцов, болевших этими заболеваниями. Возможно также заражение от домашних собак. Паразит не просто разъел печень молодой женщины, но и прорастал в сердце. Никто не хотел за нее браться, так как случай довольно тяжелый. Благодаря кооперации с Национальным научным кардиохирургическим центром и при участии коллеги из Индии, мы смогли пересадить пациентке здоровую печень, убрать этот паразит с сердца и пришить искусственный протез сосуда, так как он тоже был поражен. К счастью, все прошло благополучно.
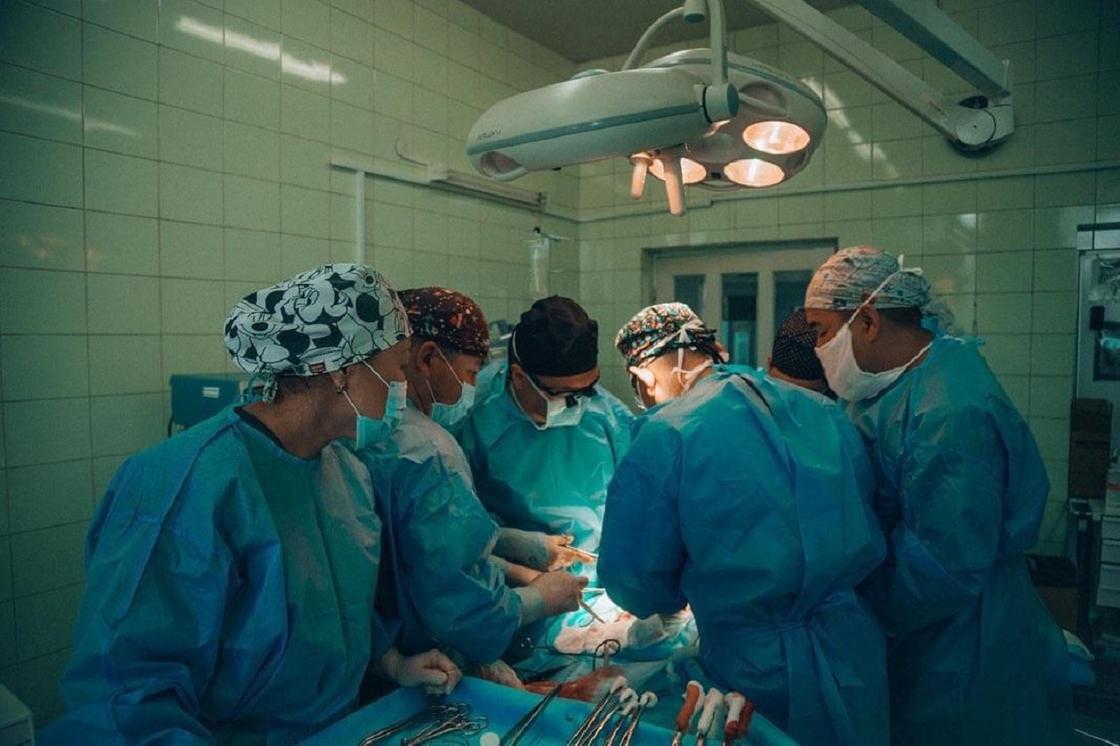
- Какие рекомендации вы можете дать казахстанцам, чтобы не допустить необходимости в пересадке органов?
- Большинство тех, кто нуждается в пересадке печени, – пациенты с циррозами печени вирусной и аутоиммунной этиологии, а также с алкогольным циррозом. Что касается аутоиммунных факторов, то их причины до сих пор неизвестны, поэтому и о мерах по их профилактике нельзя ничего сказать. Во всем остальном рекомендуется соблюдать здоровый образ жизни, правильно питаться, исключить вредные привычки, вовремя проходить скрининги, хотя бы раз в год сдавать анализы на гепатиты B и С, а также делать УЗИ печени, особенно после походов к стоматологу, косметологических процедур и в тату-салоны.
- Спасибо за интервью!
Больше о ННОЦ читайте по ссылкам:
Сайт ННОЦ: https://www.cancercenter.kz
Facebook: https://www.facebook.com/astana.nroc
Instagram: https://www.instagram.com/astana.nroc
Telegram: https://t.me/cancercenterkz/1741
Запись на прием к врачам ННОЦ осуществляется по единому номеру колл-центра КДЦ: +7 (7172) 702-911, +7 (7172) 702-900, WhatsApp: 8708 425 0711.
Оригинал статьи: https://www.nur.kz/health/healthcare/2026598-zhanat-spataev-posmertnoe-donorstvo-mozhet-spasti-nemalo-zhizney/
